Traitements endoscopiques
On fait les traitements endoscopiques à l’aide d’un endoscope (instrument mince semblable à un tube muni d’une lumière et d’une lentille) inséré dans l’œsophage. On peut vous proposer un traitement endoscopique pour soulager les symptômes d’un cancer de l’œsophage de stade avancé, comme une difficulté à avaler. C’est alors un traitement palliatif. Certains traitements endoscopiques permettent aussi de traiter des états précancéreux et des cancers précoces de l’œsophage.
Résection muqueuse endoscopique (RME)
La résection muqueuse endoscopique (RME) est un traitement endoscopique qui permet d’enlever la couche interne, ou muqueuse, de l’œsophage. Le médecin insère un endoscope dans la bouche qu’il fait descendre par la gorge jusqu’à l’œsophage. La tumeur est dégagée de la paroi de l’œsophage par succion. On fait glisser un instrument spécial dans l’endoscope jusqu’à la tumeur. Cet instrument utilise un courant électrique pour enlever la tumeur ainsi qu’une marge de tissu sain tout autour. Le courant électrique arrête le saignement pendant qu’il coupe le tissu.
Après la RME, on examine au microscope le tissu sain enlevé avec la tumeur. Si on observe des cellules cancéreuses dans le tissu, il est possible qu’on doive faire une autre RME ou administrer une chimiothérapie, une radiothérapie ou une thérapie photodynamique (TPD) pour enlever ou détruire complètement le cancer.
On peut avoir recours à la RME pour traiter de petites tumeurs très précoces qui se trouvent dans la muqueuse de l’œsophage et qui ne se sont pas propagées aux autres couches de l’œsophage. On peut aussi faire une RME pour traiter un état précancéreux de l’œsophage appelé œsophage de Barrett.
Dissection sous-muqueuse endoscopique (DSE)
La dissection sous-muqueuse endoscopique (DSE) ressemble à la RME. Quand on fait une DSE, on injecte de l’eau salée dans la sous-muqueuse, sous la tumeur, afin de la dégager de la paroi de l’œsophage.
Ablation par radiofréquence
Lors de l’ablation par radiofréquence (ARF), on a recours à un courant électrique de haute fréquence pour détruire les cellules cancéreuses. Le médecin insère dans l’œsophage un endoscope muni d’un ballonnet fixé à son extrémité, qu’il fait descendre jusqu’à la région de l’œsophage à traiter. Il gonfle le ballonnet afin que ses parois touchent la région anormale. Il émet ensuite un courant électrique de haute fréquence à travers la paroi du ballonnet. Il peut le repositionner pour traiter d’autres régions anormales de l’œsophage.
On peut faire une ARF pour traiter l’œsophage de Barrett. On peut aussi la proposer comme alternative à la chirurgie pour les cancers de l’œsophage de stade 0, évitant ainsi d’enlever l’œsophage.
L’ARF peut également être employée pour traiter les symptômes du cancer de l’œsophage de stade avancé, comme une difficulté à avaler.
Chirurgie au laser
Lors de la chirurgie au laser, on se sert d’un faisceau lumineux intense pour faire des incisions sans saignement dans les tissus. Le traitement des régions anormales à l’intérieur de l’œsophage se fait à l’aide d’un endoscope muni d’un laser qui permet d’enlever du tissu. Le type de laser employé est le laser au néodyme dans un grenat d’yttrium-aluminium (laser Nd-YAG).
La chirurgie au laser permet de soulager la douleur ou de dégager un blocage causé par une tumeur à l’œsophage.
Thérapie photodynamique
Lors de la thérapie photodynamique (TPD), on emploie un médicament photosensibilisant pour rendre les cellules sensibles à la lumière. Le médicament le plus souvent employé pour traiter le cancer de l’œsophage est le porfimer (Photofrin).
On fait la TPD en 2 étapes. On injecte d’abord le médicament photosensibilisant dans une veine. Toutes les cellules absorbent le médicament dans le sang, mais il reste dans les cellules cancéreuses plus longtemps que dans les cellules normales.
Après un certain temps, votre médecin expose les cellules cancéreuses à une lumière laser de faible intensité. Cette lumière laser est fixée à un endoscope, qu’on insère dans votre bouche et qu’on fait descendre par la gorge jusqu’à l’œsophage. Le photosensibilisant présent dans les cellules cancéreuses absorbe la lumière, ce qui produit une réaction chimique qui détruit les cellules cancéreuses. La plupart des cellules normales ne sont pas affectées.
Il est possible qu’une deuxième séance de TPD soit nécessaire afin de traiter toute la région. La TPD ne détruit que les cellules cancéreuses présentes dans la couche interne, ou muqueuse, de l’œsophage qui peuvent être atteintes par la lumière. On ne peut pas y avoir recours pour une grosse tumeur ou un cancer de l’œsophage qui s’est propagé dans les couches profondes de l’œsophage ou dans d’autres parties du corps. On pourrait la proposer comme traitement de l’œsophage de Barrett ou si vous ne pouvez pas subir d’autres traitements endoscopiques ou une chirurgie. On pourrait aussi y avoir recours pour enlever des régions anormales de l’œsophage qui restent après une RME.
Il est également possible d’offrir la TPD aux personnes atteintes d’un cancer de l’œsophage de stade avancé dans le but de soulager la douleur ou de faciliter la déglutition.
Vous devrez prendre des précautions particulières après la TPD parce que le médicament photosensibilisant rend la peau et les yeux très sensibles à la lumière. C’est ce qu’on appelle la photosensibilité. Elle dure habituellement de 4 à 12 semaines après le traitement, mais parfois plus longtemps. Votre équipe de soins vous dira comment protéger vos yeux et votre peau après la TPD.
Électrocoagulation et coagulation au plasma argon
L’électrocoagulation utilise un courant électrique pour détruire les cellules cancéreuses. La coagulation au plasma argon a recours à l’argon, un gaz, et à un courant électrique de haute fréquence pour détruire les cellules cancéreuses.
On peut effectuer une électrocoagulation ou une coagulation au plasma argon pour traiter l’œsophage de Barrett. On peut aussi y avoir recours pour traiter les symptômes d’un cancer de l’œsophage de stade avancé, comme une difficulté à avaler.
Il est possible que ces traitements ne soient pas disponibles dans tous les centres de traitement au Canada. Demandez à votre équipe de soins si l’électrocoagulation ou la coagulation au plasma argon est une option de traitement pour vous.
Dilatation œsophagienne
Une tumeur à l’œsophage peut grossir et bloquer l’œsophage, vous empêchant ainsi d’avaler. La dilatation œsophagienne est une intervention qui permet d’élargir une région de l’œsophage qui a été rétrécie (sténose) par une tumeur.
Le médecin utilise un endoscope pour faire descendre dans la gorge, un tube appelé dilatateur afin d’étirer la partie rétrécie de l’œsophage. Certains types de dilatateurs sont flexibles. Le médecin peut se servir d’une série de tubes de plus en plus gros pour ouvrir l’œsophage. D’autres types de dilatateurs ont recours à un ballonnet pour ouvrir l’œsophage.
Il est possible que vous ayez une dilatation œsophagienne plusieurs fois en quelques semaines afin d’élargir efficacement la région. Dans certains cas, la dilatation n’est que temporaire puisque le blocage peut se reformer.
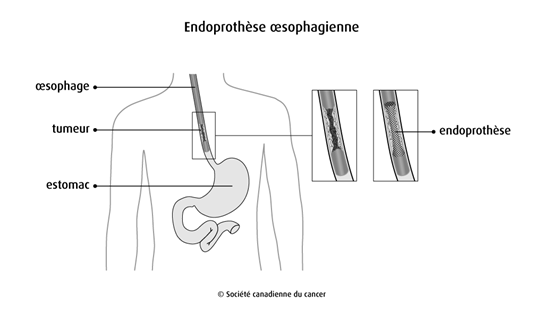
Endoprothèse œsophagienne
L’endoprothèse est un tube en métal ou en plastique qu’on met dans l’œsophage pour aider à le maintenir ouvert. Certaines endoprothèses sont faites d’un treillis flexible qui leur permet de se déployer à l’intérieur de l’œsophage.
L’endoprothèse empêche une tumeur de bloquer complètement l’œsophage. Elle sert également à élargir une région de l’œsophage qui a rétréci (sténose) ou à fermer une ouverture anormale (fistule) entre la trachée et l’œsophage.
Si l’œsophage est bloqué par la tumeur, vous pourriez avoir besoin d’une dilatation œsophagienne afin qu’on puisse pratiquer une ouverture pour l’endoprothèse. On met l’endoprothèse en place à l’aide d’un endoscope inséré dans la bouche qu’on fait descendre jusqu’à l’œsophage. Une fois que le médecin a mis l’endoprothèse en place, on fait une radiographie pour s’assurer qu’elle est bien positionnée.
L’endoprothèse vous permet d’avaler, mais vous devrez suivre un régime alimentaire particulier pour aider à empêcher les aliments de rester pris dans l’endoprothèse. Pour minimiser ce risque, assurez-vous de:
-
mastiquer complètement votre nourriture;
-
éviter les aliments fibreux, comme le bœuf et le poulet;
-
boire des boissons gazéifiées lors des repas.
Les principaux risques engendrés par l’endoprothèse œsophagienne sont que la tumeur se développe dans l’endoprothèse, que de la nourriture bloque l’endoprothèse ou que l’endoprothèse se déplace et qu’on doive la repositionner ou l’enlever.
Mise en place d’une sonde d’alimentation
Les sondes d’alimentation permettent de vous nourrir par voie liquide afin de vous aider à maintenir votre poids. On peut aussi administrer des médicaments par la sonde.
Vous pourriez avoir besoin d’une sonde d’alimentation avant ou après la chirurgie. On peut aussi avoir recours à la sonde d’alimentation si la tumeur cause un blocage qu’on ne peut ni dégager ni contourner.
On installe une sonde de gastrostomie endoscopique percutanée (GEP) lors de la chirurgie du cancer de l’œsophage. Si aucune chirurgie n’est prévue, on peut alors mettre une sonde d’alimentation en place à l’aide d’un endoscope. Le médecin insère l’endoscope dans la bouche, puis le fait descendre dans la gorge jusqu’à l’estomac. Il se sert ensuite de l’endoscope pour guider la mise en place de la sonde d’alimentation.
La sonde nasogastrique est un long tube mince et flexible qu’on insère dans une narine et qu’on fait descendre jusqu’à l’œsophage, puis l’estomac. Une fois que la sonde est dans la bonne position, on fixe son extrémité au nez ou à la joue avec un ruban adhésif afin de la maintenir en place. On se sert habituellement de la sonde nasogastrique si un soutien nutritionnel est requis pendant moins de 6 semaines.
Apprenez-en davantage sur l’ alimentation par sonde.
Effets secondaires
Peu importe le type de traitement endoscopique effectué pour le cancer de l’œsophage, il est possible que des effets secondaires se produisent, mais chaque personne les ressent différemment. Certaines en ont beaucoup alors que d’autres en éprouvent peu ou pas du tout.
Les traitements endoscopiques n’ont pas l’habitude d’engendrer de nombreux effets secondaires, mais des problèmes ou des complications peuvent survenir à cause du traitement, dont ceux-ci :
- saignement;
- rétrécissement (sténose) de l’œsophage;
- ouverture (perforation) dans la paroi de l’œsophage;
- douleur au thorax ou à l’abdomen;
- ouverture anormale (fistule) entre l’œsophage et la trachée.
Votre source de confiance pour des informations fiables sur le cancer
Le soutien des lecteurs comme vous nous permet de continuer à fournir des informations de la plus haute qualité sur plus de 100 types de cancer.
Nous sommes là pour vous garantir un accès facile à des informations fiables sur le cancer, ainsi qu’aux millions de personnes qui visitent ce site Web chaque année. Mais nous ne pouvons pas y arriver seuls.
Chaque don nous permet d’offrir des informations fiables sur le cancer et finance des services de soutien empreints de compassion et des projets de recherche prometteurs. Faites un don dès maintenant, car chaque dollar compte. Nous vous remercions.
