Évidement ganglionnaire axillaire
L’évidement ganglionnaire axillaire est une chirurgie pratiquée pour enlever les ganglions lymphatiques de l’aisselle (creux axillaire). Les ganglions lymphatiques situés à l’aisselle se nomment ganglions axillaires. L’évidement ganglionnaire axillaire peut aussi être appelé dissection axillaire, curage ganglionnaire axillaire ou lymphadénectomie axillaire.
Les ganglions lymphatiques font partie du système lymphatique. Le système lymphatique aide à combattre les infections et se compose de vaisseaux lymphatiques, de la lymphe, de ganglions lymphatiques, de la moelle osseuse et d’organes lymphatiques (le thymus, les végétations adénoïdes, les amygdales et la rate).
Les vaisseaux lymphatiques sont de très minces tubes semblables à des vaisseaux sanguins. Ils recueillent la lymphe et l’évacuent des tissus pour la faire circuler jusqu’aux ganglions lymphatiques, qui sont de petits organes de tissu lymphatique en forme de haricot. La lymphe peut faire circuler les cellules cancéreuses de l’emplacement où le cancer a pris naissance jusqu’aux ganglions lymphatiques.
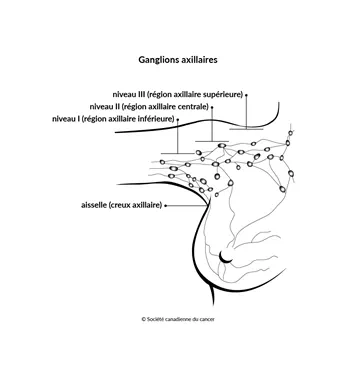
Les ganglions axillaires sont répartis en trois niveaux, soit :
- niveau I (région axillaire inférieure) – située dans la partie inférieure de l’aisselle;
- niveau II (région axillaire centrale) – située dans la partie centrale de l’aisselle;
- niveau III (région axillaire supérieure) – située dans la partie supérieure de l’aisselle, près du sternum.
Généralement, les cellules cancéreuses se propagent en premier lieu aux ganglions lymphatiques de niveau I, puis aux ganglions de niveau II et ensuite aux ganglions de niveau III.
La lymphe qui se trouve dans les seins, la peau des membres supérieurs et d’autres tissus voisins s’écoule dans les ganglions axillaires. La lymphe peut faire circuler les cellules cancéreuses de ces régions jusqu’aux ganglions axillaires. Aux premiers stades, il n’est habituellement pas possible de sentir la présence du cancer dans les ganglions axillaires. Dans des stades plus avancés du cancer, vous pourriez sentir une masse à l’aisselle puisque les ganglions axillaires deviennent enflés.
Le type de cancer qui se propage aux ganglions axillaires le plus couramment est le cancer du sein. D’autres cancers qui risquent de se propager aux ganglions axillaires sont les cancers de la peau, comme le mélanome et le cancer de la peau autre que le mélanome. Certains types de cancer prennent naissance dans les ganglions axillaires.
Pourquoi on fait un évidement ganglionnaire axillaire
On fait un évidement ganglionnaire axillaire pour:
- vérifier la présence de cancer dans les ganglions lymphatiques de l’aisselle;
- savoir combien de ganglions lymphatiques contiennent des cellules cancéreuses et connaître l’étendue de la propagation du cancer;
- enlever les ganglions lymphatiques qui contiennent des cellules cancéreuses;
- enlever les ganglions lymphatiques quand il y a un risque élevé que le cancer s'y propage;
- réduire le risque de réapparition, ou récidive, du cancer;
- retirer le cancer qui est encore dans les ganglions lymphatiques après une radiothérapie ou une chimiothérapie;
- aider les médecins à planifier d’autres traitements.
Comment on fait un évidement ganglionnaire axillaire
On pratique l'évidement ganglionnaire axillaire sous
Le chirurgien fait une coupure (incision) sous le bras et enlève de 10 à 40 ganglions lymphatiques de niveau I et II. On n'enlève habituellement pas les ganglions de niveau III, puisque cela n'améliore pas la survie et accroît le risque d’effets secondaires. Il arrive parfois qu’on enlève tout de même les ganglions lymphatiques de niveau III si le cancer s’est propagé aux ganglions lymphatiques et qu’il a formé une masse à l’aisselle ou si on a détecté des ganglions enflés lors d’examens d'imagerie (comme une échographie, une tomodensitométrie ou une imagerie par résonance magnétique).
Les ganglions lymphatiques et tous les autres tissus enlevés lors de la chirurgie sont expédiés au laboratoire afin d’être examinés par un médecin spécialisé dans les causes et la nature des maladies (pathologiste).
Après avoir enlevé les ganglions lymphatiques, le chirurgien insère un petit tube (drain) et ferme l’incision à l’aide de points de suture ou d’agrafes. Il fixe un sac de drainage à l’extrémité du tube afin de recueillir le liquide qui s’écoule de la région, ce qui réduit le risque d’accumulation de liquide dans le tissu et favorise la cicatrisation. On laisse le drain en place pendant quelques semaines ou jusqu'à ce que l'écoulement soit léger.
Les personnes à qui on a fait un évidement ganglionnaire axillaire retournent habituellement à la maison 1 ou 2 jours après la chirurgie. Il est possible qu’on vous donne:
- des antibiotiques pour prévenir les infections;
- des médicaments antidouleur;
- des directives sur les soins à apporter à la plaie et sur les pansements;
- des renseignements sur la façon de gérer le sac de drainage et le tube (drain);
- des conseils sur la quantité et le type d’activités vous pouvez pratiquer après la chirurgie;
- des directives sur ce que vous pouvez porter;
- des conseils sur les meilleures positions pour votre bras;
- un rendez-vous de suivi pour rencontrer le chirurgien 1 ou 2 semaines plus tard;
- des renseignements sur les symptômes et les effets secondaires que vous devriez mentionner.
Effets secondaires
Les effets secondaires peuvent se manifester n’importe quand pendant, tout de suite après ou quelques jours, voire quelques semaines après l’évidement ganglionnaire axillaire. Il arrive parfois que des effets secondaires apparaissent des mois ou des années à la suite de l’évidement ganglionnaire axillaire. La plupart disparaissent d’eux-mêmes ou peuvent être traités, mais certains risquent de durer longtemps ou d'être permanents.
Avisez votre équipe de soins si vous éprouvez les effets secondaires suivants ou d’autres que vous croyez liés à l’évidement ganglionnaire axillaire:
- signes d’infection, comme de la douleur, de la rougeur, du pus, un écoulement ou de la fièvre;
- accumulation de liquide sous la peau (sérome) de l’aisselle, près de l’incision;
- enflure et sensation de serrement du bras;
- raideur ou difficulté à bouger le bras ou l’épaule;
- changements sensoriels, comme de la douleur ou un engourdissement (possibles si des nerfs sont endommagés);
- douleur chronique (parfois causée par des nerfs endommagés à l’aisselle);
- syndrome des cordelettes axillaires (aussi appelé syndrome de la bride axillaire), soit des cordons de tissus cicatriciels qui se développent dans les vaisseaux lymphatiques, à partir de l’aisselle jusqu’au coude, et qui causent de la douleur, une raideur au bras et de la difficulté à bouger le bras ou l’épaule.
Il se peut que votre équipe de soins vous administre des antibiotiques pour prévenir ou traiter une infection, ou évacue le liquide s’il y a une accumulation.
L’enflure peut être causée par une accumulation de lymphe dans les tissus mous ( lymphœdème) . Le lymphœdème peut survenir en tout temps après l’ablation de ganglions lymphatiques, mais il est plus courant lorsqu’on a pratiqué un évidement ganglionnaire axillaire. Le risque d’apparition d’un lymphœdème augmente en fonction du nombre de ganglions lymphatiques enlevés et si on administre une radiothérapie après l’évidement ganglionnaire axillaire. Environ 1 personne sur 5 est affectée par un lymphœdème léger après un évidement ganglionnaire axillaire. Un faible pourcentage de personnes peut éprouver un lymphoedème grave. Le traitement du lymphœdème peut comprendre de la massothérapie, le port de vêtements de compression et des exercices.
Ce que signifient les résultats
Chaque ganglion lymphatique enlevé est examiné afin de savoir s’il contient des cellules cancéreuses.
- Un ganglion lymphatique négatif ne contient pas de cellules cancéreuses.
- Un ganglion lymphatique positif contient des cellules cancéreuses.
Dans son rapport, le pathologiste indique le type de cancer, le nombre de ganglions lymphatiques enlevés et le nombre de ganglions lymphatiques qui contiennent des cellules cancéreuses. Le rapport peut aussi indiquer si le cancer s’est propagé au revêtement externe du ganglion lymphatique (capsule).
Le nombre de ganglions lymphatiques positifs aide les médecins à établir le
Selon les résultats, votre médecin décidera si d’autres examens, traitements ou suivi sont nécessaires.
Considérations particulières pour les enfants
Dans de rares cas, on doit faire un évidement ganglionnaire axillaire à un enfant pour stadifier ou traiter certains cancers infantiles, comme le cancer du sein ou le rhabdomyosarcome.
Préparer un enfant à un test ou à un traitement peut réduire son anxiété, accroître sa collaboration et l’aider à développer des habiletés d’adaptation. La préparation suppose d’expliquer à l’enfant ce qui se passera lors de l’intervention, y compris ce qu’il verra, ressentira, entendra, goûtera ou sentira.
La préparation d’un enfant à un évidement ganglionnaire axillaire dépend de son âge et de son expérience. Apprenez-en davantage sur la façon d’ aider votre enfant à faire face aux tests et au traitement.
Votre source de confiance pour des informations fiables sur le cancer
Le soutien des lecteurs comme vous nous permet de continuer à fournir des informations de la plus haute qualité sur plus de 100 types de cancer.
Nous sommes là pour vous garantir un accès facile à des informations fiables sur le cancer, ainsi qu’aux millions de personnes qui visitent ce site Web chaque année. Mais nous ne pouvons pas y arriver seuls.
Chaque don nous permet d’offrir des informations fiables sur le cancer et finance des services de soutien empreints de compassion et des projets de recherche prometteurs. Faites un don dès maintenant, car chaque dollar compte. Nous vous remercions.
